 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第四卷第四期 點閱次數:1781 PDF下載次數:0 POCUS在COVID-19流行期的急診應用經驗分享!
1西園醫院 急重症醫學科 2財團法人新光吳火獅紀念醫院 急診醫學科 關鍵詞 : 重點式照護超音波(Point-of-care ultrasound)、肺部超音波(lung ultrasound)、新型冠狀病毒疾病(COVID-19) 新型冠狀病毒疾病(COVID-19)自2019年底開始在全球造成嚴重的疫情,台灣也在今年的五月進入大規模的社區感染,雖然現在疫情稍有緩解,但何時會再有另一波大規模的感染無人知曉。重點式照護超音波(POCUS)在COVID-19流行期的急診有什麼樣的角色呢?本文將由國際指引出發,並分享我們在急診的應用經驗。 2020年,一篇來自27國的專家共識指引提出POCUS在COVID-19的建議和應用,主要分為九個領域1: 1_ POCUS用於嚴重急性呼吸道症狀候群冠狀病毒(SARS-CoV-2)感染的診斷 2_ POCUS用來協助檢傷分類和病患安置 3_ POCUS用於COVID-19肺炎的診斷 在1~3的部份有以下建議 (1) 建議使用POCUS,尤其是肺部超音波(LUS),並整合臨床資訊,來診斷新冠肺炎。 (2) 在CT不適合或無法進行時,建議在疑似個案使用LUS來協助診斷。 (3) 在COVID-19高流行地區且LUS疑似為肺炎者,單次鼻咽或口咽的陰性RT-PCR並不足以排除COVID-19的感染,有LUS異常者應再次採檢。 (4) POCUS或LUS不建議單獨用來當作排除SARS-CoV-2感染的工具。 (5) 在疑似或確診為SARS-CoV-2感染的患者,全部肺野和肋間掃描都呈現A-line型態者,代表可能沒有肺炎。 (6) 整合臨床資訊和多重器官的POCUS掃描可用來協助檢傷分類和疾病嚴重度分級。 4_ POCUS用於心血管疾病的診斷 這個領域的建議有: (7) 中度和重度嚴重的COVID-19患者應進行重點式的心臟超音波掃描(FoCUS),因掃描結果可能會改變臨床處置或提供救命的資訊。 (8) 中度和重度嚴重的COVID-19患者合併血行動力不穩定時,應進行FoCUS或正式完整的心臟超音波掃描。 (9) COVID-19患者血行動力不穩定時,建議進行FoCUS掃描和正式完整的心臟超音波掃描以診斷是否有右心室功能不全、左心室功能不全和心包膜填塞的可能。 (10) 在重度嚴重的COVID-19患者,建議進行FoCUS或正式完整的心臟超音波來協助血行動力的處置。5_ POCUS用於篩檢和診斷血栓疾病 (11) 嚴重的COVID-19患者為血栓高危險族群,建議常規進行深部靜脈栓塞(DVT)的超音波篩檢,包含放置中央靜脈導管的患者。 (12) 在中度到重度嚴重的COVID-19患者若有血行動力突然惡化或不穩定時,建議進行FoCUS檢查是否有急性肺心症(acute cor-pulmonale)。 (13) 在中度到重度嚴重的COVID-19患者,若超音波檢查指出右心室功能惡化或肺動脈壓上升時,可能為肺栓塞所致。 6_ POCUS協助呼吸支持策略(含呼吸器使用)的進行(14) COVID-19患者合併呼吸衰竭時,利用包含LUS在內的多重器官POCUS掃描來協助呼吸支持的進行(如:通氣(ventilation)、俯臥擺位(prone positioning)、吐氣末正壓治療(PEEP)、肺泡再擴張術(recruitment maneuver))比沒有任影像指引來得好。 (15) 除標準的呼吸功能監測外,建議在COVID-19合併呼吸衰竭的患者使用LUS來輔助呼吸支持的臨床決策(LUS於此處優於CXR,等同於CT)。(16)在COVID-19合併呼吸衰竭,在呼吸支持的臨床決策上,多重器官的POCUS綜合評估優於只進行LUS。 7_ POCUS用於協助輸液治療的進行
(17) 在中度到重度嚴重COVID-19患者就診時,建議進行FoCUS看患者是否有嚴重低血容,而都卜勒而主的輸液反應性(fluid responsiveness)指標可用來協助後續處置。 (18) 在中度到重度嚴重COVID-19患者,單獨LUS不能當作肺充血(lung congestion)的篩檢工具。 (19) 在中度到重度嚴重COVID-19患者,單獨LUS不能用來決定輸液治療是否適當。 (20) 在中度到重度嚴重COVID-19患者,建議進行多重器官的POCUS來監測是否有合適的體液移除:可由LUS下B line的減少或改善,以及心臟超音波下容積過量的改善和左心室填充壓力下降來判斷。 8_ POCUS用於COVID-19患者的不同監測 呼吸監測部份 (21) 建議在中度和重度嚴重COVID-19患者,進行系列性LUS以監測肺部狀態。 (22) 在評估中度和重度嚴重COVID-19患者合併呼吸狀態惡化時,除臨床和檢驗資訊外,多重器官POCUS優於胸部X光檢查。(23) 在評估中度和重度嚴重COVID-19患者合併呼吸狀態惡化和擬定治療策略時,多重器官POCUS優於LUS。 機械通氣(mechanical ventilation)併發症的偵測 (24) 在重度嚴重COVID-19患者合併氣胸時,快速LUS可以在臨床快速惡化時,提供及時和正確的床邊診斷。 (25) 在重度嚴重COVID-19患者,可利用LUS提早辦識出呼吸器相關的肺炎(ventilator-associated pneumonia)。 (26) 多重器官POCUS在評估患者是否適合脫離呼吸器、預測脫離成功和診斷脫離失敗原因的角色優於CXR和CT。 (27) 在中度和重度嚴重COVID-19患者,建議進行FoCUS或正式完整的心臟超音波來評估血行動力的監測。 (28) 在重度嚴重COVID-19患者進行血行動力監測時,建議整合POCUS相關的資訊和來自其他設備的資料一同判定。 其他器官的監測 (29) 在COVID-19患者,可藉由POCUS來評估是否有腎前性的急性腎衰竭,包含血行動力的監測和靜脈充血。 9_ POCUS進行過程的感染控制和方法 (30) 筆電/平板/手持式大小的設備,配備合適的影像能力,比較容易完整保護,不易被病毒染污 (31) 為了診斷正確、品質控管、取得第二意見,建議在COVID-19患者採標準掃描程序進行檢查 (32) 建議記錄及儲存POCUS影像和影片,並且製作報告。 (33) 建議利用視訊設備進行遠端指導和會診(設備內建或行動裝置皆可)。 (34) 在考量減少環境和醫護人員暴露於感染環境下,POCUS優於CXR和CT。 (35) 使用於COVID-19的設備,建議嚴格遵守清潔和消毒的指引。 (36) 只進行簡短和重點式的超音波檢查以減少COVID-19的交互感染。 以上36項建議,部份適用於急診,部份適用於專責病房和加護病房。去年我們也曾就這個主題提出肺部超音波在新冠流行期的角色,當時疫情不嚴重時,不建議常規在急診進行LUS,尤其是單線作業的急診2。 如今安全防護和臨床適用性仍然是第一考量,對急診部門而言,以該指引的建議、臨床診斷的需求和感染控制的的考量下,我們認為現有的手持式設備都能滿足要求。尤其是決戰戶外考量的前提下。(圖1) 為免設備成為感染的傳播源,最好使用獨立的設備來進行COVID-19患者的掃描。超音波儀器、接線、探頭和附屬的設備在使用後都需要清潔和消毒,因此愈精簡愈好。使用手持式設備僅需在外部套上防護套,如夾鍊袋,但要使用至少兩條橡皮筋來固定夾鍊袋和包覆的設備,以便順利進行掃描,掃描完後將防護套移除,後續的清潔和消毒就容易許多。(圖2)超音波凝膠建議以單包裝為主,如果是一般罐裝多次用的凝膠,除專用於COVID-19掃描外,瓶罐凝膠出口儘量不要直接接觸患者和探頭,使用完的空瓶直接拋棄不要再填充3,4。 圖1 圖2  COVID-19在肺部主要造成雙側、不對稱和週邊的肺部病變,因此LUS在診斷肺炎的正確性上會顯著優於CXR5。LUS的發現可以是正常的肋膜和A line (LUS score 0)(影片1),不平整的肋膜和少量的B lines (LUS score 1)(影片2),更廣泛的B lines,造成泛白的肺部(white lung)(LUS score 2)(影片3-1 & 3-2),和更明顯的實質化病變(LUS score 3)(影片4),肋膜積液屬於晚期和相對少見的表現。不同部位掃描的結果以LUS score來估算,可以得知疾病的嚴重度,對於治療過程中的惡化和改善也可以由LUS score來評估。肺部掃描的順序和範圍有許多不同的建議,原則上都需要進行雙側廣泛的掃描,包含前胸、側胸和後背部和上下部的掃描共計有12處。在今年的實務掃描上,以前胸和側胸開始,在完成雙側掃描後,再進行後背部的雙側掃描為比較可行的作法。在掃描進行前,最好有標準化的掃描順序:如 右前胸上部->右前胸下部->右側胸上部->右側胸下部-> 左前胸上部->左前胸下部->左側胸上部->左側胸下部-> 右後背上部->右後背下部->左後背上部->左後背下部, 依序完成12個區域的掃描。除了掃描的順序要標準化外,要注意的是在可疑的部位除縱向掃描外,也需要將探頭放置於肋間配合左右擺動,以便觀察可能被肋骨擋到的病灶。在掃描者著全身防護和超音波設備及探頭有保護套防護的狀態下,操作不同功能和標記的難度和時間會顯著上升,建議以錄製動態影像方式儲存掃描的過程,配合標準化的掃描順序,可以簡化掃描過程所需要的標記和操作,也方便事後回顧、判讀和比較。我們現行掃描的過程就進一步的簡化為六個區域的動態影像記錄: 右前胸-右側胸-左前胸-左側胸-右後背-左後背。 在五月社區感染爆發的初期,我所處的地區醫院只能採檢,外送檢體至醫學中心,等候PCR結果常需要2-3天,幾週後,開始可以進行抗原快篩,一直到近期終於可以開始進行快速PCR檢驗,加速診斷的流程,採檢至報告約1小時就可得知RT-PCR的結果,這是二個多月前疫情剛爆發時無法想像的。 採檢和檢驗的流程持續優化和改善,加上專責病房和防疫旅館的陸續開設,讓疑似或確診的個案在大部份急診部門的留置時間大幅縮短。我所屬的地區醫院也將一個可無線傳輸的移動式X光機常駐於戶外騎樓下的採檢區中,因此在影像上的考量就會是CXR優先,如果有需要再考慮用手持設備在床邊進行LUS,以上都可以在戶外進行。CT幾乎都在院內,因此會有動線管制、環境清消和設備防護等考量,除非必要和其他臨床上的考量,不然不會常規以CT來協助新冠肺炎的診斷。 5月底時,本院所處為大量確診個案所在的萬華,當時雙北的檢驗能量、收治能量都是有限,我們的地區醫院並無法規劃出獨立的專責病房,急診空間也無法規劃出獨立的治療區,加上當時疑似個案轉院都需由EMOC同意後才能轉院,而有開設專責病房的院所都需要RT-PCR確診才可轉往,為免院內感染,有將近2-3週的時間,我們有許多肺炎患者必需要在戶外的騎樓下使用氧氣治療,等候RT-PCR的結果。在此舉一個案為例說明,57歲女性,因咳嗽和喘約5天,就診時微燒(38.2℃)、血氧僅64%。胸部X光呈現雙側毛玻璃狀病變(ground glass opacity)。使用氣氧面罩後,SpO2 可達90%以上,由於抗原快篩陰性,雖然胸部X光(圖3)和超音波(影片5)檢查呈現典型ARDS(LUS score為24,LUS score愈高,患者愈可能有不好的愈後)6,以當時的疫情,雖高度疑似為COVID-19個案,但仍無法轉至專責院所,由影片中可見只有左前胸部有部份區域有些許A line,因此在本院急診治療過程中,除給予高濃度的氧氣、抗生素和類固醇外,還搭配讓患者坐臥姿方式,才能維持SpO2達90%。然而只要患者喝水或進食,SpO2就會降至70%左右,在第三天RT-PCR結果為陽性後,EMOC才同意並協助轉至醫學中心。 圖3 57歲女性COVID-19確診個案。雙側肺炎合併ARDS。快篩陰性、PCR陽性。 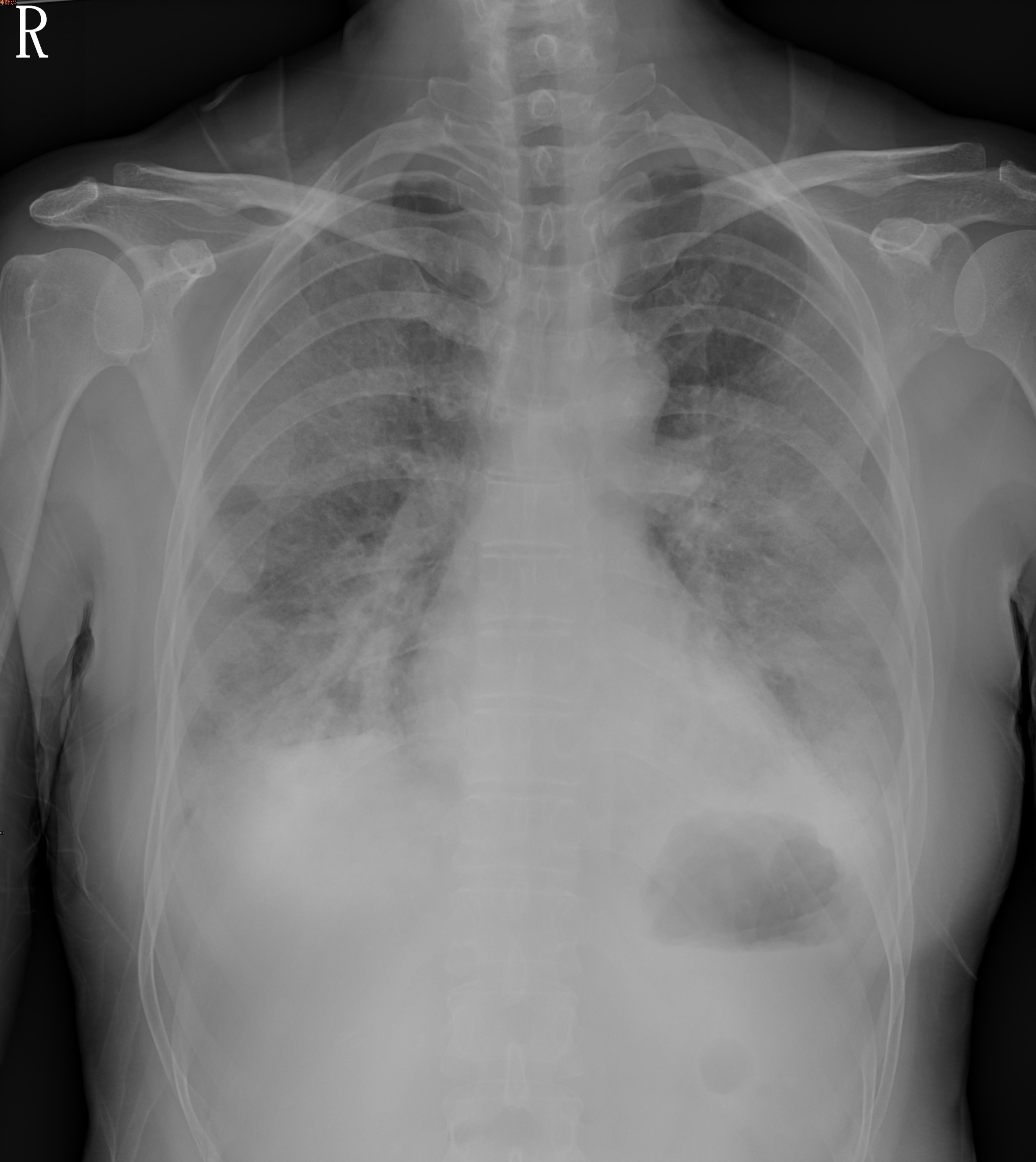 臨床必要上,在考量即有人力設備資源、患者臨床表現、疾病進展程度、即有肺部病變和所處地區的疾病盛行下,以目前台灣的疫情現況,針對急診部門而言: 1. 若患者無症狀或呼吸道症狀非常輕微,基本上是不需要常規進行胸部影像(包含LUS) 2. 若患者無症狀或呼吸道症狀非常輕微,但具有高危險因子(如65歲以上、合併有心血管疾痛、糖尿病、慢性疾病、高血壓、免疫不全等),應進行胸部X光檢查,如果CXR沒有明顯異常但臨床上仍懷疑有肺炎者,建議進行LUS 3. 若患者有明顯呼吸道症狀(如血氧下降、呼吸窘迫等)或病情快速惡化,一律進行胸部X光檢查,若影像與臨床表現不符,或是有其他臨床懷疑,建議進行LUS,或是考慮CT檢查 4. COVID-19患者合併有其他臨床需求時,在有經驗的操作者執行下,POCUS可以提供重點式的心臟功能評估、DVT的評估、輔助侵入式的處置和評估是否有併發症的發生。若有同時多器官掃描的需要,需考慮COVID-19專用的超音波和探頭,或是同時配有不同的無線探頭來進行掃描和協助處置。 5. 在疫情失控,爆發大規模感染,醫療資源顯著不足時,應該在社區或醫療院所的篩棌站設置LUS,由專門獨立出來有經驗的操作者,在完整防護下篩檢確診個案中有立即醫療需求者,以有效進行安置。 6.在專責防疫旅館,由有經驗的操作者進行LUS,搭配SpO2的測量綜合考量下,也有助於判斷是否需送至專責醫療院所就醫。 影片說明 影片1。平整滑動的肋膜和A line 影片2。少量B line出現右側胸部 影片3-1。縱向掃描可見許多肋間不平整的肋膜和B line,肺部好像【白掉】了 影片3-2。上述病灶改以橫向掃描,可見許多肋間不平整的肋膜、肋膜下的微小的實質病變和B line,肺部好像【白掉】( white out) 影片4。肋膜下更為明顯的實質病變,附近肋間掃描可見不平整的肋膜,許多肋膜下的實質病變和B lines 影片5。COVID-19 ARDS個案之簡要病史和12個區域的胸部超音波,幾乎所有的區塊LUS score都為2,總計LUS score至少為24分 5. Kameda T, Mizuma Y, Taniguchi H, Fujita M, Taniguchi N. Point-of-care lung ultrasound for the assessment of pneumonia: a narrative review in the COVID-19 era. J Med Ultrason (2001). 2021 Jan;48(1):31-43. 6. de Alencar JCG, Marchini JFM, Marino LO, da Costa Ribeiro SC, Bueno CG, da Cunha VP, Lazar Neto F, Brandão Neto RA, Souza HP; COVID U. S. P. Registry Team. Lung ultrasound score predicts outcomes in COVID-19 patients admitted to the emergency department. Ann Intensive Care. 2021 Jan 11;11(1):6. |