 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第八卷第六期 點閱次數:909 PDF下載次數:9 青少年的恐怖頭痛右眼窩痛-疾患影像剖析
陳穎玲 新光吳火獅紀念醫院 急診醫學科 一、前言 全方位的急診醫師,除人成人急症、創傷、五官科、精神急症等以外,兒童或青少年各式急症,亦是常於急診就醫的族群。統計指出兒童青少年,發燒合併其他症狀,是最常見稀鬆平常的主訴。此次個案的影像,根據臨床的徵象,安排頭部電腦斷層進行診察的決策。 二、病例概述 十多歲青少年,除過敏性鼻炎病史,合併長期鼻塞外,無其他內科或兒童陳舊疾患。兒童發展里程碑正常,固定接受過國家規劃完整的疫苗注射。 就醫主訴為發燒合併全身痠痛約5天,伴隨噁心、頭暈和嘔吐。無呼吸道症狀或是喉嚨不適,亦無近期旅遊史。來診的2天前,開始覺得右側眼睛疼痛和右側眼皮腫脹,疼痛後續蔓延到整個頭部,且疼痛加劇(VAS:7~8分),活動力和食慾也開始變差。近期無頭部外傷史。就醫時的生命徵象: 體溫 35.6 ℃,脈搏 100 次/分,呼吸18 次/分,血壓114/69 mmHg,血氧濃度100 % (room air)。身體診察呈現臉色蒼白,右側眼皮稍微腫脹,外觀無明顯紅斑或是瘀斑,雙眼球無法往左側移動,兩側瞳孔等大,光反射正常,意識狀況呈現輕微嗜睡,神經學初步檢查並無頸部僵硬情況。抽血檢查,白血球和發炎指數升高(WBC 14,600; CRP 21.4 mg/dL), Seg/Lymph/Band: 65% /10% /19%。基於臨床判斷,病童呈現虛弱無力,無法自行行走就診且需要輪椅協助,對談問診無法聚焦且注意力不集中嗜睡,甚至癱軟。鑑別診斷包括意識改變與發燒臨床分析,腦部病灶須釐清和考量,故安排電腦斷層。 臨床和影像判讀思辨: 臨床判斷,發燒頭痛,無法聚焦、注意力不集中甚至嗜睡,鑑別診斷的思維邏輯,意識改變與發燒的臨床分析,包括腦部感染疾患需釐清和考量,故安排電腦斷層以鑑別是否為“佔位性病兆(space-occupying lesion)“,抑或腦炎或是腦脊髓炎,甚或僅是不典型表現的病灶。 診斷科技的工具和操作執行方式,電腦斷層的影像呈現模式,在頭頸部疾患,甚至軀幹的身體疾患,應建立完善的多面向或是影像重組的立體呈現模式,以利病灶與臨床徵象呼相呼應的綜合分析判斷。斷腦斷層影像施作與形成,在病人執行操作後,完善的影像呈現包括有軸狀(axial view)、冠狀(coronal view)、矢狀切面(sagittal view)等面向,對於病人的骨頭外的軟組織器官的解析,能達到比較精準的判斷。 此病童的電腦影像,電腦斷層影像(非注射對比顯影劑),在冠狀切面(圖一)清楚呈現顏面部上頜竇(maxillary sinus)、鼻腔、篩竇(ethmoid sinus)、蝶竇(sphenoid sinus)等腫脹與不均值等病灶,且與健側對照,佐以軸狀切面影像,額竇(frontal sinus)的腫脹與不均值密度病灶(圖二)能較清楚呈現。進一步思考,病童呈現“雙眼球無法往左側移動”“頭痛且意識狀況異常”等,循著解剖器官組織的概念,審視眼部的影像,右眼框骨頭附近篩竇組織腫脹(圖一),審視腦部的影像,不管是軸狀面或是冠狀面影像(圖三),腦部組織腫脹且“推擠”至左側腦部呈現中線偏移。在部分腦部頂葉(parietal lobe)的影像(圖四),呈現相較低密度的“液體”狀成像,結合病童病史和抽血報告,積液部分疑似蓄膿,鑑別診斷可與慢性出血的稍高或等值密度做解析。另外,亦可藉由電腦軟體上可顯示的”Hounsfield unit, HU” 進行分析解讀。 三、影像判讀說明與解析:
圖一 、頭部電腦斷層冠狀切面(coronal view):右側上頷竇(maxilary sinus)內呈現有低密度且非均值的充填物(橘紅色箭頭)(正常影像,如左側上頷竇內空氣填滿(呈現黑色),診斷為右側上頷竇發炎。右側篩竇(ethmoid sinus)呈現腫脹(藍色星星)。右側眼眶骨內眼球和眼內肌無異常。
圖二、頭部電腦斷層軸狀切面(axial view):左圖,雙側蝶竇(sphenoid sinus) ,呈現不同密度的充填影像(橘紅色箭頭)。右圖,右側額竇(frontal sinus),呈現不同密度的充填影像(橘紅色箭頭)。 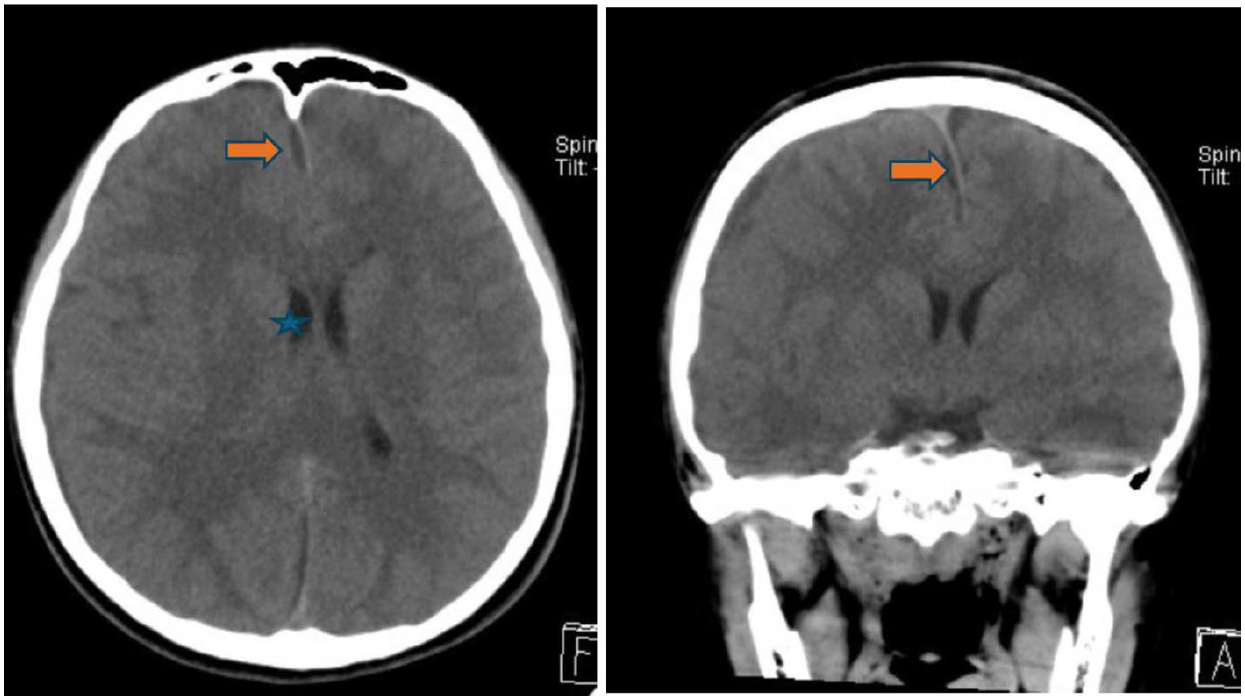 圖三(之1)、頭部電腦斷層軸狀切面(axial view)(左圖)和冠狀切面(coronal view)(右圖):右側腦部呈現明顯腫脹,中線往左側偏移(橘紅色箭頭),右側側腦室(藍色星星)被擠壓,側角結構都已不見。 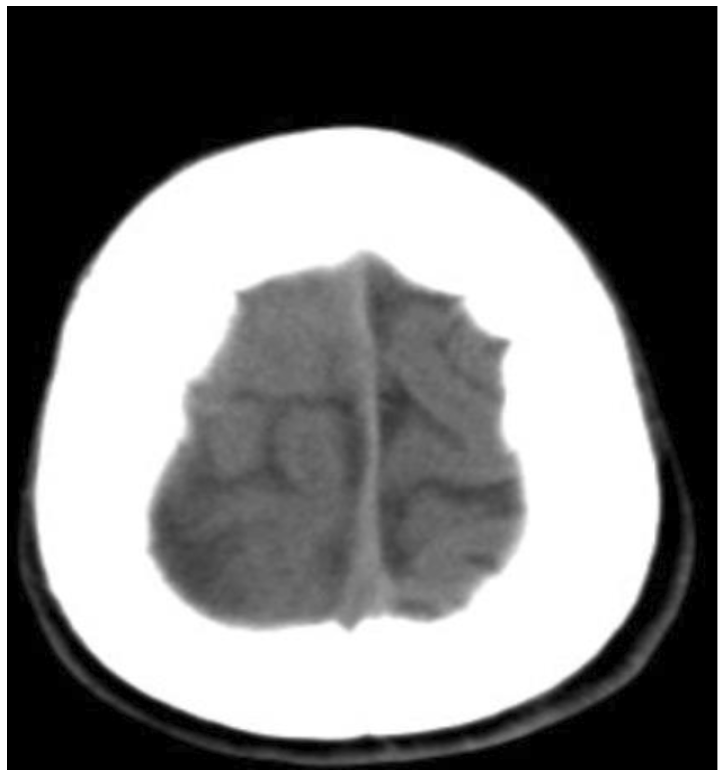 圖三(之2)軸狀切面(axial view):對比左側腦實質,右側腦實質和腦迴明顯腫脹,白質和灰質之間界限模糊。 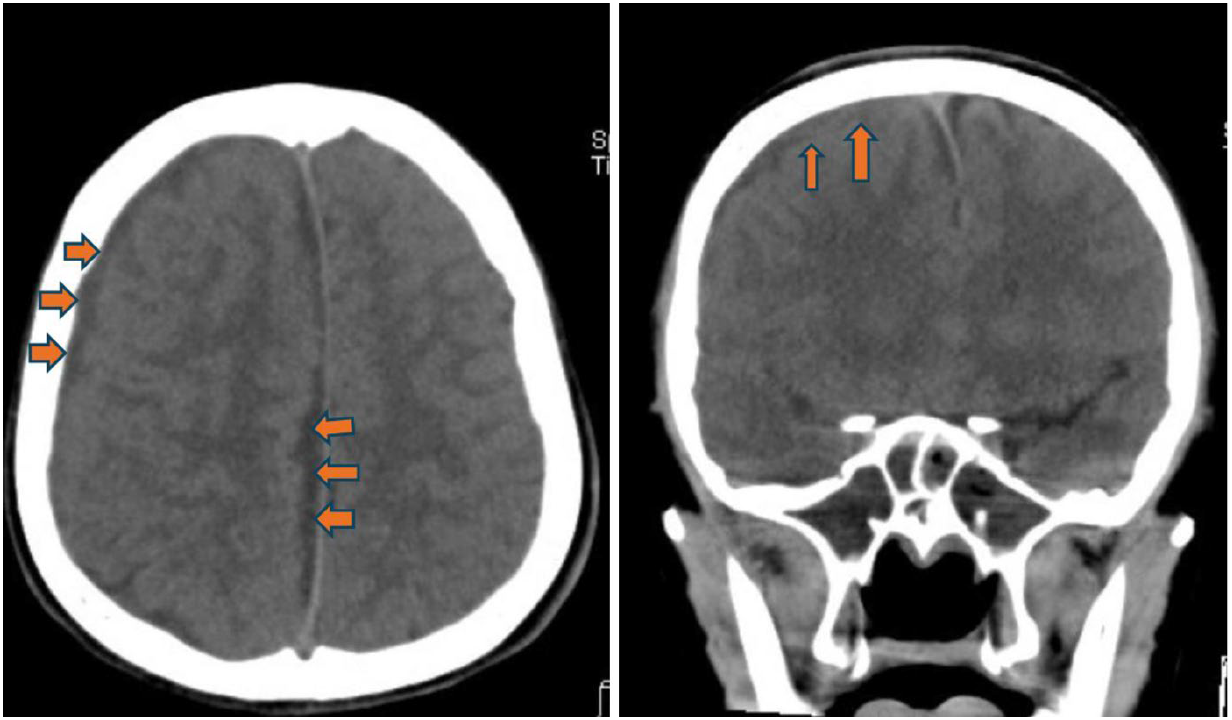 圖四、頭部電腦斷層軸狀切面(axial view)(左圖)和冠狀切面(coronal view)(右圖):硬腦膜附近,呈現一層不均勻密度的積液(橘紅色箭頭)。 四、臨床診斷和過程: 綜合病童的臨床症狀與電腦斷層結果,右側鼻竇(上頷竇、篩竇、蝶竇、額竇)皆呈現廣泛侵犯性發炎病灶,往上延伸到右側硬腦膜下蓄膿,右側腦部腫脹合併壓迫到腦室和中線偏移,疑似腦壓過高的情況。 病童在緊急處置後,轉入兒童加護病房繼續治療與監測,同時給予降腦壓藥物和後線抗生素治療,後續安排手術清除鼻竇的發炎。遺憾的是,病童在接受手術前,產生持續性癲癇發作,急救不及,瞳孔放大,雖經緊急呼吸道處置和開顱手術,於加護病房治療1個多月,依舊藥石罔效,最後腦死。 五、結論: 此病例實屬罕見的個案,由常見的鼻竇炎往上感染到腦部,病情快速進展到腦部腫脹和腦壓高。值得警惕的是,病童除過敏性鼻炎的病史,臨床上並無典型鼻竇炎的症狀(黃膿鼻涕),最初的幾天症狀僅是單純發燒,病情後期出現右眼窩痛、頭痛、右眼皮腫,足以讓臨床醫師警覺。除了解析此個案的電腦斷層影像,希望藉由此案例的警惕,針對鼻竇炎常有頭痛的描述之外,亦須警覺頭痛病人是否呈現“可怕隱藏警訊“。 參考文獻 1. Michali MC, Kastanioudakis IG, Basiari LV, Alexiou G, Komnos, ID. Parenchymal brain abscess as an intracranial complication after sinusitis. Cereus. 2021;13(8) :e17365. 2. Benevides GN, Alcoba S. Jr G, Ferreira CR, Felipe-Silva A, Gilio AE. Bacterial sinusitis and its frightening complications: subdural empyema and Lemierre syndrome. Autops Case Rep. 2015;5(4):19-26. |