 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第二卷第一期 點閱次數:11696 PDF下載次數:43 成人嚴重致死性感染症
感染症,是來急診就醫病人最常見之診斷之一。年輕患者的感染症通常是自限性的疾病,如病毒感染或局部的細菌感染,死亡率小於1%,但其中隱藏著腦膜炎及敗血症等重症,臨床醫師的任務在於眾多看似輕症中抓出重症,並即時治療;高齡患者(年齡>65歲)或本身有多重疾病如糖尿病、癌症或免疫力不全的人,常常是較嚴重的疾病引起感染症,其住院率為70%以上,一個月內的死亡率可達7% 以上。原因以細菌感染為主,最常見的感染部位是呼吸道、泌尿道及皮膚和軟組織三項1。高齡病人受到感染後的發病率及死亡率均較年輕族群高,即使是低致命性的病毒感染,都可能造成死亡。表1列出依系統及緊急度分類的感染性疾病。
嚴重致命性感染症之辨別及處理中樞神經感染:腦膜炎、腦炎 症狀:發燒、頭痛、頸部僵硬、意識改變、噁心、嘔吐、畏光、抽搐;腦膜炎的頭痛是整個頭持續地抽痛,通常又以枕部的痛較為明顯。 身體診察:檢查意識狀態,是否有對人、時、地混亂(disorientation);查有無腦膜刺激現象(meningeal irritation),包括頸部僵硬、Brudzinski's徵兆、Kernig's 徵兆。如上述症狀又合併有出血性紫斑甚至休克,應高度懷疑為腦膜炎球菌(Neisseria meningitidis)感染。 診斷:腰椎穿刺測顱內壓,做大腦脊髓液(cerebrospinal fluid, CSF)的檢查,包括白血球計數、葡萄糖、蛋白質、乳酸、格蘭氏染色及細菌培養。凡懷疑中樞神經感染,且沒有局部神經學症狀或視乳突水腫者,應即刻安排腰椎穿刺。如無法排除腦內壓上升的情形,可安排腦部電腦斷層。但不可因此延誤抗生素的使用。腦脊髓液的判讀請參考表2。
治療:一旦懷疑為細菌性腦膜炎,應該30分鐘內給予抗生素,不需等到大腦脊髓液分析出來後才給予抗生素,尤其是腦膜炎球菌感染的病程進展極快,即早給予抗生素能降低不可逆之神經學後遺症及死亡的比率。常見的致病菌為肺炎鏈球菌(Streptococcus pneumoniae)、流行性嗜血桿菌(Haemophilus influenzae)、腦膜炎雙球菌(Neisseria meningitidis)、李士德菌(Listeria monocytogenes)。因此國內的經驗性抗生素的使用,社區性感染者用高劑量penicillin或ampicillin(ampicillin為治療Listeria之首選,用在一個月以下、五十歲以上或糖尿病病人)再加上 ceftriaxone與vancomycin,社區型感染使用vancomycin主要是針對ceftriaxone-resistant的Streptococcus pneumoniae,在台灣分離出此菌之比例逐年增高。對於懷疑抗藥性金黃色葡萄球菌(methicillin-resistant Staphylococcus aureus, MRSA)感染者,亦需加上vancomycin,例如神經外科手術後、鼻咽癌放療或手術後等等2,3,4。 顏面蜂窩性組織炎:眼窩旁蜂窩組織炎(periorbital cellulites)、眼窩蜂窩組織炎(orbital cellulites) 症狀:顏面中央的感染需積極處理,因為這裡的靜脈引流會經過海綿狀靜脈竇(cavernous sinus),細菌可因此進入腦部。通常與近日的上呼吸道感染有關,約80% 的病人之前有鼻竇炎5。眼窩旁蜂窩組織炎意指眼瞼板前的發炎,可見眼皮的紅、腫、熱、痛,同時可伴隨結膜充血、分泌物、發燒及白血球升高。視力、眼球活動、視乳突檢查及視神經的檢查都是正常的。而眼窩蜂窩組織炎的症狀與前者類似,但更為嚴重,會有眼瞼脫垂(ptosis)、眼球轉動困難、眼球疼痛及壓痛等症狀。甚至眼球後方會有氣體及膿瘍產生,影響了視力。 身體診察:眼瞼的紅腫熱痛、眼球轉動困難、結膜充血、眼球壓痛。 診斷及治療:懷疑為眼窩感染時,應安排電腦斷層檢查眼球後方的情形。如臨床上伴隨著敗血症、意識不清或腦膜炎症狀,應安排腰椎穿刺排除腦膜炎。主要致病菌為Streptococcus,但S. aureus及H. influenza和厭氧菌也不少見,因此嚴重患者的抗生素使用需涵蓋上述細菌。早期的眼窩旁蜂窩組織炎可先用口服抗生素治療,並安排隔日門診追蹤。 喉頸部感染:口腔底蜂窩性組織炎(Ludwig’s Angina),會厭炎(epiglottitis),深層頸部感染(deep neck infection) 症狀:喉頸部的感染都有機會進展到上呼吸道阻塞,臨床醫師對這類疾病需提高警覺。Ludwig's Angina是口腔底及下頷軟組織的發炎,常導因於牙科的疾病如臼齒發炎或最近有拔牙病史(dental procedures)。患者多主訴吞嚥困難、吞嚥疼痛、頸部腫脹及頸部疼痛。其它還可能有流涎、舌頭腫脹、喉嚨痛、發音困難或異常-病人的聲音可能聽起來像含著一顆燙馬鈴薯(hot potato)等等。會厭炎指的是會厭以上的上呼吸道軟組織發炎,它進展到呼吸道阻塞的速度是很快而且無法預測的。病人的症狀一樣是吞嚥困難、吞嚥疼痛、喉嚨痛、聲音模糊不清,疼痛的程度是嚴重的而且與臨床發現不成正比。呼吸道阻塞的症狀如喘鳴,可能一直到完全阻塞前才發生。所以臨床一旦有流涎、發音困難、或典型的嗅聞姿勢(sniffing position)時,即應考慮建立安全的呼吸道。深層頸部感染指的是扁桃腺或後咽部的發炎,此處解剖構造使得發炎或膿瘍容易往下延伸,也因此病人的病情會惡化得非常快。病人的臨床症狀可能只有單純的發燒及喉嚨痛,如有痛到胸口即應懷疑合併有縱膈腔炎6。 身體診察:Ludwig’s Angina的身體診察可見下頷部紅腫及壓痛、口腔底部隆起及舌頭後移,有時甚至可在觸診頸部時有捻髮音(crepitus)。會厭炎的身體診察會發現前頸部、舌骨附近的壓痛;聽診可能聽見喘鳴聲。 診斷及治療:Ludwig's Angina最常見的死亡原因是窒息,所以應早期積極抗生素治療及呼吸道保護。如有喘鳴聲(stridor)、呼吸過速、嚴重流涎或意識激動等呼吸衰竭徵兆,應用內視鏡建立經鼻插管治療(naso-tracheal intubation)。凡懷疑會厭炎的病人,均應作喉頭內視鏡直接檢視發炎的部位及情形,但有呼吸窘迫的病人,應準備建立外科呼吸道的設備及人力。頸部軟組織的X光有助於診斷,但正常的X光並無法排除會厭炎。治療上需使用對H. influenza有效的抗生素,小心監測病人的呼吸症狀;對於臨床上沒有呼吸困難、流涎及喘鳴的病人,應適當的觀察及衛教7。懷疑為深層頸部感染的病人,應及早使用廣效性抗生素,頸部的X光可能會看到氣管旁有氣體或是皮下氣腫,可安排電腦斷層檢查感染的情形,如合併有縱膈腔膿瘍,應會診外科作引流治療8。 縱膈腔炎(mediastinitis) 症狀:縱膈腔炎通常源自於上呼吸道感染或近日拔牙史,而創傷、開刀、異物食入(腐蝕性物質、碎骨或魚骨、其他尖銳異物等)、或內視鏡檢查造成的食道破裂也是常見的原因。臨床表現為近日有上呼吸道感染、發燒、喘及肋膜性胸骨後壁(pleuritic retrosternal)的胸痛。 身體診察:縱膈腔炎的病人應檢查喉嚨及頸部,查有無上呼吸道發炎或喉頸紅腫之現象。 診斷及治療:頸部的X光可能會看到氣管旁有氣體或是皮下氣腫;胸部的X光可能看見過寬的縱膈腔或是肋膜積水。需安排胸部及頸部的電腦斷層來檢查感染源及判定是否開刀。這樣的病人要注意有發展為困難插管的可能。治療除了早期積極給予廣效性抗生素外,需會診外科9。 心肌炎(myocarditis)、心內膜炎(endocarditis) 心肌炎大部份為病毒感染造成,少部分是由細菌感染引起。病人的表現多為近日有上呼吸道感染,合併了發燒、全身無力、胸痛、喘、或心悸等非特異症狀。少部份的人會惡化為危險的心律不整或心衰竭。年輕人的猝死原因裡,心肌炎佔了20%,所以臨床醫師不可不慎。診斷方面,心電圖上可見疑似心肌梗塞的變化,但範圍無法用冠狀動脈的缺氧來解釋。最常見的心電圖變化為廣泛性的T波倒置,有時則會顯現非特異性的ST-T段變化。抽血可見升高的心肌酵素。確診心肌炎必須靠心肌切片。治療方面為支持性療法,病人應住入加護病房控制心律不整及心衰竭10。 心內膜炎大部份為革蘭氏陽性菌感染,少數由HACEK(Haemophilus aphrophilus, Actinobacillus, Cardiobacterium hominis, Eikenella corrodens, and Kingella kingae)或黴菌引起。嚴重患者會有心衰竭、多處栓塞及多重器官衰竭等併發症。臨床表現多為非特異性的發燒、全身無力、喘、胸痛、噁心等。僅少數人可見到典型的發燒、貧血及心雜音。約15% 的患者是聽不到心雜音的;同時僅約35% 的病人有典型的瘀斑、指甲下之線狀出血(splinter hemorrhage)、疼痛性皮下結節(Osler's nodes)、Janeway lesion或Roth's spot。確診必須作心臟超音波確定有無瓣膜贅生物。而經胸腔心臟超音波約有60~70% 的敏感性;經食道超音波則有約90% 的敏感性,其它診斷的細節請看表三11, 12。治療方面,需依病人的病史來判斷可能菌種,如有靜脈藥癮病史或人工瓣膜患者,應使用vancomycin加gentamycin;如無特殊病史,應使用penicillin G加oxacillin加gentamycin。抗生素需治療四到六個禮拜。如果併發失償性心衰竭、人工瓣膜旁滲漏(paravalvular leakage)、黴菌性心內膜炎或內科治療失敗者,應會診外科作手術治療。
肺炎13 肺炎依菌種來源不同,分為社區感染性肺炎(community-acquired pneumonia, CAP)、吸入性肺炎(aspiration pneumonia)、健康照護機構相關肺炎(healthcare-associated pneumonia, HCAP)及院內感染性肺炎(hospital-acquired pneumonia, HAP)。急診室最常見的還是以社區感染性肺炎為主。Streptococcus pneumoniae是最主要的致病菌,其次則為H. influenzae及Moraxella catarrhalis。非典型肺炎的常見致病菌則為Mycoplasma pneumoniae、Chlamydophila pneumoniae 及Legionella pneumophila。病人的臨床表現多為咳嗽有痰、發燒寒顫、喘、胸痛等症狀。非典型肺炎或病毒性肺炎的表現則可能只是單純的發燒、全身無力及喉嚨痛,有時會伴有腸胃道症狀。免疫力低下的病人,如老人、癌症患者等,可能不會有上述的典型症狀出現。身體診察會發現病人呼吸急促、胸部聽診可聽到囉音。但在疾病的早期或無法配合的病人,上述的身體診察不一定會有發現。 X光有助於確定診斷。可照側面照來確定肺炎的診斷及位置。在懷疑肺膿瘍或其它肺部疾病的病人時可安排電腦斷層。要注意的是,在某些虛弱且脫水的病人,胸部X光檢查乍看之下沒有明顯病灶,然而在適當的輸液之後,肺浸潤才會出現。所以正常的X光並無法排除肺炎的診斷,還是需要配合臨床病史及適當的觀察。所有的病人都應檢查血氧濃度,尤其是嚴重患者應作動脈氣體分析(arterial blood gas analysis)。痰的抹片對於致病菌的判斷很重要,而台灣為肺結核高盛行率區,任何來急診診斷為肺炎的患者都應作例行性的痰液耐酸性桿菌染色檢查及培養。 肺炎的致病菌往往無法在第一時間就得知,因此急診室的治療重在穩定生命徵象,早期給予經驗性抗生素。並非每一個肺炎患者都需住院治療,可參考肺炎嚴重度指標(Pneumonia severity Index, PSI)14或CURB-6515,將病人依臨床症狀及本身健康狀況分級。以CURB-65為例(見表415),如病人意識清楚、腎功能正常、呼吸速率小於每分鐘30下、血壓正常且年齡小於65歲,可給予口服抗生素治療,在適當的衛教後安排門診追蹤。
社區感染性肺炎的建議抗生素使用請見表516。如果病人有機會感染綠膿桿菌(近期內出院、近期使用抗生素、血液透析患者、安養院住民、經常出入醫療機構者,如員工…等),需考慮後線如第三代頭芽孢菌素抗生素(cephalosporin)或piperacillin…等可涵蓋綠膿桿菌的抗生素。盡早給予靜脈內抗生素,有助於降低死亡率,這比一開始選擇何種抗生素更為重要。 表5: 社區感染性肺炎之經驗性抗生素使用建議 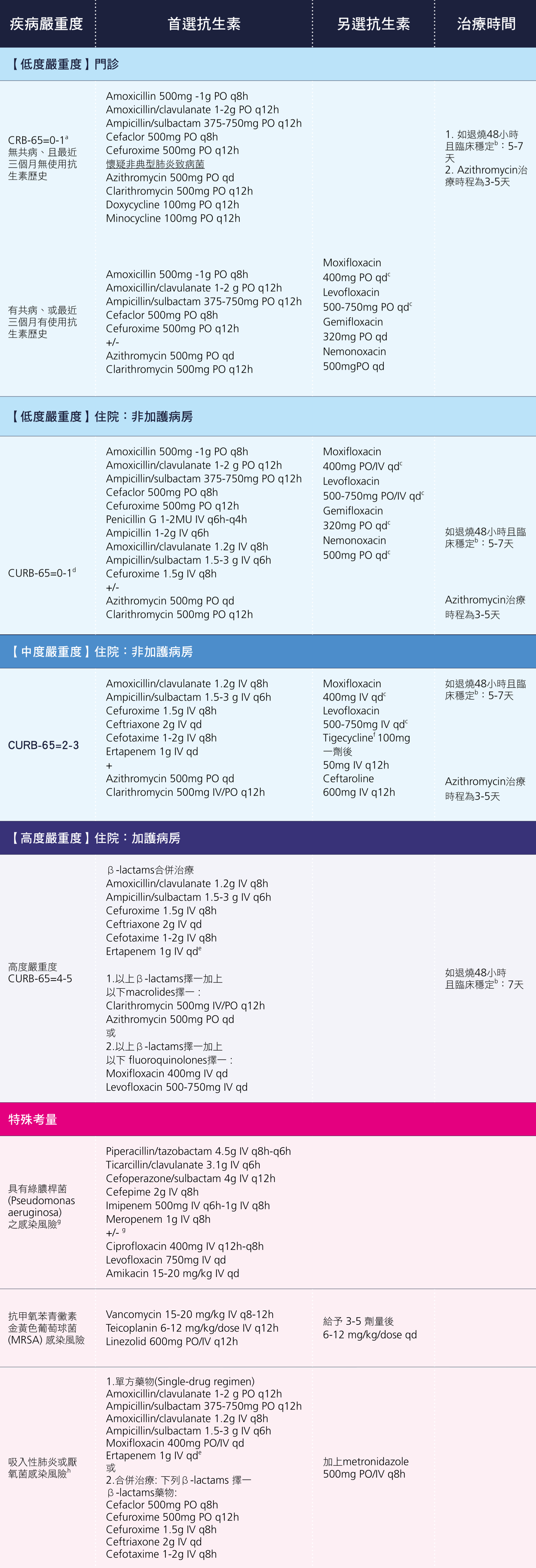 感染性動脈瘤(mycotic aneurysm) 感染性動脈瘤雖然英文名稱直譯為黴菌性動脈瘤,但它最常見的致病菌還是以細菌為主。發生的原因有兩種,一種是與心內膜炎相關:心臟打出的細菌附著在粥狀硬化(atherosclerosis)的動脈上,造成血管壁的缺氧及發炎。這種的致病菌多與心內膜炎相同。第二種是血行性感染後,細菌附著在粥狀硬化的動脈上後形成。發生的位置以大動脈如主動脈最為常見,致病菌以Salmonella sp.、Staphylococcus aureus、及Escherichia coli為主。臨床表現無特異性,尤其老年人可能僅以單純的發燒來表現。如病人的血液培養有長出Salmonella sp.,且發燒原因不明時,應考慮為感染性動脈瘤。它危險之處在於可快速的進展,最後破裂造成內出血或心包膜填塞,死亡率高達75% 以上17。治療方式與心內膜炎雷同,但抗生素需涵蓋Salmonella sp.等革蘭氏陰性菌。如動脈瘤直徑超過6公分,應考慮外科手術治療。 腹內膿瘍(Intra-abdominal abscess) 發燒如合併腹痛,應優先考慮急性腹痛的相關鑑別診斷,詳請請參考“急性腹痛”章節。在某些特殊族群-尤其是免疫力低下,如老人、癌症病人、糖尿病、或溝通困難的患者-在急診室的主訴僅是單純的發燒,而不會有腹痛的主訴。所以在這類病人的身體診察一定要特別注意腹部是否有壓痛。腹內膿瘍的原因通常來自於膽囊炎、盲腸炎、大腸憩室炎合併破裂或腸穿孔,有時也會是肝膿瘍。臨床上急診醫師需高度警覺,配合腹部超音波、腹部電腦斷層,才能找出病因。尤其在面對不明熱(fever of unknown origin, FUO)的病人時,腹內感染永遠是其中的鑑別診斷之一。腹內膿瘍的患者通常需安排引流,若病情不穩定或膿瘍的原因是需要外科治療時,應會診外科。 軟組織壞死性感染:壞死性筋膜炎(Necrotizing fasciitis)、Fournier’s 壞死(Fournier's gangrene) 壞死性筋膜炎的死亡率可高達50%18。好發於糖尿病等免疫力不全的病人。臨床表現似一般的蜂窩性組織炎,但病人的疼痛程度遠超過臨床發現。身體診察可見患部紅痛腫脹、惡化迅速,觸診可能有捻髮音(crepitus),病程後期可見出血性水泡甚至敗血性休克。患部的X光片可見皮下氣體,電腦斷層可見皮下蓄膿或氣體形成。壞死性筋膜炎的進展極快,易併發嚴重的敗血性休克及多重器官衰竭,臨床上一旦有懷疑,應給予廣效性抗生素並會診外科作筋膜切開術,不要因為等待影像學檢查而延遲了病人的治療。 發生在會陰部或肛門附近的壞死性軟組織感染,稱為Fournier's gangrene。同樣好發在免疫力低下如老人、糖尿病人者或骨盆腔有癌症的病人。常是肛門附近的感染或創傷,如肛門旁膿瘍、灌腸造成直腸黏膜破損…等引起。臨床上最常見的表現為發燒及全身無力,有時候病人會主訴會陰或下腹不適。病人甚至進展到疾病的後期,才會主訴會陰部及生殖器疼痛。身體診察會發現會陰部明顯的紅、腫、熱、壓痛或捻髮音。疾病的進展相當快速,一有懷疑就該給予廣效性抗生素及會診外科19。電腦斷層有助於早期疾病之診斷。在面對無法清楚表達的病人時,從頭到尾包括會陰部、肛門的檢查都是必要的。 毒性休克症候群(Toxic Shock Syndrome) 是一種由金黃色葡萄球菌或A型鏈球菌產生的外毒素引起的全身性發炎反應,首次於1978年被提出來。患者分成與月經有關及無關的兩種。前者與月經期間使用棉條有關;後者則不分年齡及性別,可能來源於身上的傷口或發炎,相關的危險因子見表6。病人的臨床表現為發燒、寒顫、噁心想吐、水瀉、無力、頭痛、全身性紅斑皮疹等等。會在2-3天之內惡化為敗血症及多重器官衰竭。毒性休克症候群的診斷準則如表7。金黃色葡萄球菌或A型鏈球菌兩者臨床上的差異則列在表8。治療方面,病人須大量輸液維持生命穩定,可使用clindamycin來抑制外毒素之產生20, 21。
參考文獻 2. Frederick C. Blum: Fever in the Adult Patient. In: John Marx, Robert Hockberger, Ron Walls. Rosen's emergency medicine: concepts and clinical practice, sixth edition. Elsevier. 2009: 134-137. 3. 張進祿: 發燒。台北: 合記圖書出版社,2002:219-233。 4. Jon Jaffe, James E. Morris: Infectious disease emergency. In: C. Keith stone, Roger L. Humpheries: Current diagnosis and treatment of emergency medicine, sixth edition. McGraw-Hill. 2008: 756-792. 13. Donald A. Moffa, Jr. Charles L. Emerman: Bronchitis, pneumonia, and pleural empyema. In: Judith E. Tintinalli: Emergency medicine: a comprehensive study guide, sixth edition. McGraw Hill. 2004: 445-453. 16. 台灣肺炎診治指引 17. Reddy DJ, Ernst CB: Infected aneurysms. In: Rutherford RB (ed): Vascular Surgery, 5th ed. Philadelphia, WB Saunders, 2000. 19. Corman ML: Colon and Rectal Surgery, 4th ed. Philadelphia, JB Lippincott, 1998. 20. Parsonnet J, Deresiewicz RL: Staphylococcal infections. In: Braunwald E, et al (eds): Harrison's Principles of Internal Medicine, 15th ed. New York, McGraw-Hill, 2001, pp 889-901. 21. Wessels MR: Streptococcal and enterococcal infections. In: Braunwald E, et al (eds): Harrison's Principles of Internal Medicine, 15th ed. New York, McGraw-Hill, 1998, pp 901-909 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||