 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第三卷第二期 點閱次數:2408 PDF下載次數:3 COVID實證綜觀:從病毒學、流行病學、臨床症狀到治療方式
前言 時間回推到2019年12月01日1,指標病患感染到特殊病毒開始,五天後其太太也跟著發病。指標病患在染病後因症狀輕微,第七天才因不明肺炎住院。不知何故,12月15日開始,病毒突然在華南海鮮市場廣泛傳播,並在武漢傳播開來,之後通過春運傳染中國各地,接著東北亞、中東、歐洲、美洲等。 2020年01月15日中華民國衛生福利部列為「第五類法定傳染病」,01月30日 World Health Organization ( WHO ) 正式公布此感染為第六個「國際觀注的緊急公共衛生事件」( Public Health Emergency of International Concern, PHEIC )2。截至04月13日,許多國家有超過十萬人以上被感染,包括美國、西班牙、義大利、德國,而西班牙、義大利與伊朗,其病死率 ( Case fatality rate, CFR ) 更超過6%。 命名 不名原因肺炎的致病原在2020年01月07日被鑑定為一種新型的冠狀病毒,因此01月12日WHO暫時命名為2019 novel coronavirus (2019-nCoV),而在02月11日正式改名為 Corona Virus Disease 2019 ( COVID-19 )3。 同日國際病毒分類委員會(International Committee on Taxonomy of Viruses, ICTV),其下的冠狀病毒研究組 (Coronavirus Study Group, CSG),認為此新興的冠狀病毒與過去發生在2003年造成嚴重急性呼吸症候群 ( severe acute respiratory syndrome, SARS)的冠狀病毒SARS-CoV,在核酸組成序列上有85%以上的相似度,並不能夠算一個全新的病毒,與 SARS-CoV 是同一個病毒種,不同病毒株,故把此病毒命名為 SARS-CoV-2,而原先的 SARS-CoV 則改為 SARS-CoV-13。 為了促進溝通,CSG 建議對於單獨的隔離株用以下的方式命名:SARS-CoV-2 / Isolate / Host / Date / Location3。 病毒學 SARS-CoV-2 屬於冠狀病毒科 ( Coronaviridae) 中,β - 冠狀病毒屬 ( betacoronavirus ) 的一種,具有包膜的單股正鏈RNA病毒,外觀呈圓形或橢圓形。此為人畜共通病毒,目前發現蝙蝠是其宿主,但中間宿主尚未有肯定的答案4。 病毒包膜上有S-protein、M-protein與HE-protein,其中S-protein是致病力的關鍵,藉由此附著在宿主細胞的 angiotensin-converting enzyme 2 ( ACE2 )3。人類受感染後,約96小時後可在人類呼吸道上皮細胞中發現5。 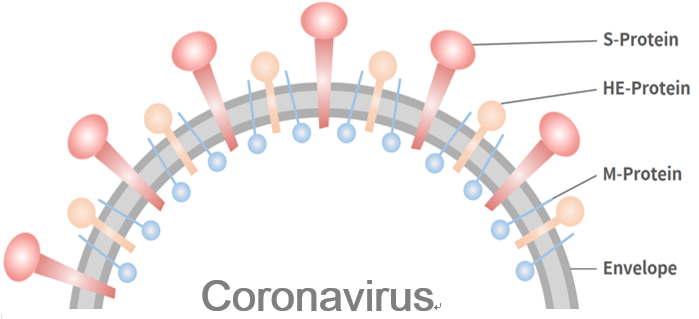 傳播方式 目前確認是經由接觸帶有病毒的分泌物、飛沫與親密接觸傳染。若使用可能產生氣溶膠(aerosol-generating)的醫療行為,如給予正壓或高流量氧氣、氣霧治療、氣管內管置放等,會增加其傳播的能力,因此周遭醫護人員則需特別注意防護2,5。 根據4月1在Nature發表的研究顯示,前5天病毒在受感染者喉嚨與肺部大量複製,病毒量最高,感染力最強。之後身體開始產生抗體,到了第9天以後雖然可以偵測到的病毒量仍高,但已經無法分離培養,推測可能是已死亡病毒的殘存核酸6。 早期有論文表示糞便能分離出病毒顆粒,應特別留意是否會汙染環境造成糞口傳染,但後續Nature的研究顯示糞便中雖然有檢驗到病毒的核酸RNA,但後續已無法分離培養,可能也不具傳染力4,5,6,7,8。 潛伏期 依據03月10日刊登在Annals of Internal Medicine,收集湖北以外確診為COVID-19共181人,分布在中國25省與中國以外的24個國家,潛伏期中位數約5天,97.5% 的病患會在11.5天內出現症狀9。所以隔離或是觀察 14 天依照目前的統計是合理的。但對於高風險、高度懷疑的病患,延長隔離至17天也是合理的10。
最早關於潛伏期與觀察隔離適當天數的討論,是01月29日發表在NEJM上,根據10個確定病例計算,該篇論文認為14天的隔離期已經足夠。之後關於潛伏期的討論一直沒有停止11。
02月28日刊一樣刊登在NEJM上的文章,潛伏期中位數4日7,但引起爭議的是,該篇論文的預印本透露出潛伏期有可能高達24天,但在NEJM上的正式本已修掉此數據,而作者為此受訪問表示,1099人裡面,重症與輕症病人中,各只有一人潛伏期超過24天12。 03月01日在MedRxiv刊登的預印本,統計了經過中國官方確認來自10個省分的59位病例,發現40歲以上的病患,潛伏期中位數較40歲以下病患長,且具有統計學上的意義 ( 5.84天 vs 5.0天 ),故40歲以上的病患隔離期若拉長到17日也是合理的10。 關於潛伏期長短的回溯性研究,常常會出現回憶偏誤(recall bias),且統計病人的數量不夠,03月10日一樣在MedRxiv刊登的預印本,利用避免回憶偏誤的統計方式,選取了01月19日至23日,武漢封城前後離開武漢的病患共1211人。發現潛伏期中位數5天,有10% 的病患超過14天才發病,最長是21天13。 綜合目前的研究可知,潛伏期中位數約在4至5日,採用14日隔離期是足夠的,但仍有少數病患會超過14日。對於高風險、高度懷疑、或年紀大於40歲的病患,也可延長觀察隔離期到17日。 流行病學 雖然各國流行病學的報告各有不同,早期報告多以重症病人為主,後期報告則發現並收錄有更多的輕症案例,因此總結來說,男女比例大約相等,易感染人口不限於年紀,主要以活動力高與社交頻繁的族群為主,死亡率則是各國一樣,皆以年齡大、有共病、及男性較高。 以中國來說,男女感染人口相似,人數比率上,男比女分別是51.4% 比48.6%。感染年齡分布來看,因時間接近春運,學生大多放假,所以傳染人口集中在青壯年,平常有活躍的社交活動或工作人口為主,年紀分布在30至70歲中間,男女死亡率分別是 2.8% 與1.7%。70至80歲死亡率8.0%,80歲以上則增加到14.8%14。 以義大利來說,男性稍多,男女比例分別是59% 比41%。感染年齡分布來看,合乎義大利的老年的人口分布,40歲以上較多,50歲以上各年齡層感染人數平均,也是符合社交活動與工作人口。男女死亡率分別是10.3% 與6.2%。70至80歲死亡率是21.8%,80歲以上則高達30.5%15。 以南韓來說,初期報告明顯女性較多,男女比例分別是39.9% 比60.1%,有人推測是與當初發生社區群聚感染的新天地教會中,比較多女性信徒的緣故。同時感染年齡分布較年輕,20至30歲明顯為大宗,其次是50至60歲。男女死亡率分別是2.32% 比1.36%。70至80歲死亡率7.37%,80歲以上18.87%16。 以紐約來說,男性稍多,男女比例分別是57% 比 43%,感染年齡主要在18至64歲。65至74歲死亡率25%,大於75歲以上死亡率高至49%17。 以台灣來說,女性稍多,男女比例分別是46.8% 比53.2%,年齡分布跟韓國類似,以20至30歲為大宗。男女死亡比率分別是2.72% 比 0.48% ( 5名男性,1名女性 ),60至70歲死亡率5.4%,70至80歲是 7.1%,80歲以上是33.3%。 台灣截至04月13日為止共確診393例,其中本土案例55例,境外移入338例。境外移入主要國家分別是美國、英國與法國。18死亡6例,解除隔離114例,目前尚有273例住院中。 台灣境外境內人數與總累積人數19。 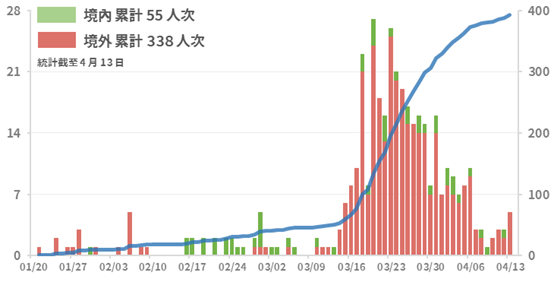
台灣各年齡層境內外分布比率19。境外病例占多數,尤以 20至30歲為主,30至40歲次之。
臨床症狀
其中發燒的症狀需要特別注意,根據臨床經驗,常常一開始的症狀並沒有發燒,目前唯一一篇證明這個觀點的論文是,02月28日NEJM上關於1099人的流行病學描述。內文提到住院第一天發燒的比率只有48.3%,但之後發燒的比率高到88.7%7。 輕症患者可能只有輕微無力、肌肉痠痛與輕微咳嗽2。 重症患者多在發病5至7天左右出現低血氧與呼吸困難,嚴重者可發展至急性呼吸窘迫症候群 ( acute respiratory distress syndrome, ARDS )、休克、凝血功能障礙與多重器官衰竭1,2,4,7,22,23,24。 以目前的病例來看,多數病患預後良好,老年人、男性、有慢性疾病( 如高血壓、糖尿病、心臟病 ) 與SOFA評分較高者,比較容易邁向重症與死亡4,7,22,23,24,25。 台灣目前04月13日為止,扣除疾病管制局並未清楚說明症狀的案例共8例,其餘385例中,無症狀帶原者28例 ( 7.1% )。出現症狀的病人中,最常見的症狀為發燒、咳嗽、喉嚨症狀 ( 痛、癢、不適 ) 與流鼻水。其中有發燒症狀共174人只佔44.27%,其中一開始就有發燒的人只有138人,有35人 ( 9.64% ) 一開始並沒有發燒。腹瀉症狀表現者有30人 ( 7.6% )。比較別的部分是3月17日開始有主訴嗅、味覺受影響,共約47人,有16人同時主訴味、嗅覺同時受影響19。
血液學檢查 血液學檢查有幾項可以注意的地方,多數COVID-19病患會看到 lymphocyte降低、D-dimer、LDH升高、AST 輕微增加以及初期PCT正常5,23,26,27。 若住院中追蹤發現 Lymphocyte與PLT 持續下降28、D-dimer、LDH與 CRP持續升高,可能暗示著該名病患會邁向重症甚至死亡5,23,26,27。 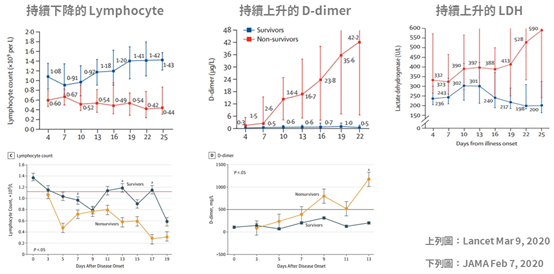 影像學檢查 臨床上,肺部CT與 CXR 檢查會出現病毒性肺炎的特徵,最常見的是毛玻璃樣陰影(Ground-glass opacity, GGO ),分布常在周邊。初期以胸部電腦斷層檢查(CT)較為敏感,胸部X光(CXR) 在症狀發作初期多沒有異常。但若疾病開始嚴重,不管是 CXR 或 CT 都會發現異常7。 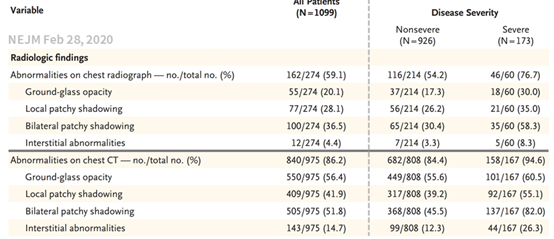 而不同病程時間點的 CT 也會有不同的發現,初期以 GGO 為主,後來 consolidation 與 reticular pattern 開始加入。而下圖可發現,在Group 1 沒有症狀時的CT檢查,就已經開始有GGO的表現了29。 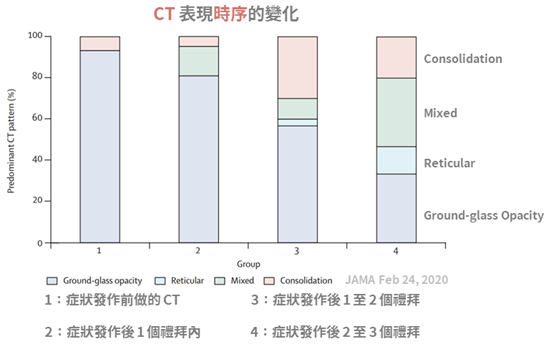 治療方式 目前尚未有明確的方向,各種藥物都在研究,有抑制IL-6的 Tocilizumab與Sarilumab;利用不同機轉作用,阻止病毒進入細胞的 Camostat mesylate、Arbidol、Hydroxychloquine與Chloquine;阻止RNA轉錄轉譯過程的Darunavir、Lopinavir、Favipiravir、Ribavirin與 Remdesivir 等,以下就幾個比較常提到的藥物說明30。 初期在美國使用有神效的 Remdesivir,目前有五個臨床試驗正在進行,中國兩個雙盲臨床試驗原本預計四月結案,因為收案困難,所以改為五月。 美國 Gilead 公司主導兩個 400 人與 600 人的臨床試驗,預計五月公布,參加國家有美國、歐洲各國、中國、南韓、新加坡、香港與台灣。 可惜的是04月06日與09日,分別改變了Primary outcome的評量方式,以及兩個實驗的人數分別從400增加為2400,以及600增加為1600。目前不知道為何修改,但可以推測出結果並沒有特別令人驚艷,需要拉大分母的人數才能夠做出有意義的統計。 4月10號NEJM發表 Remdesivir 恩慈 ( Compassionate use ) 使用的結果,因為重症死亡率只有 13%,低於其他國家,且臨床觀察到 68% 的改善,認為此藥物有效。但本實驗沒有對照組,樣本數也少,無法證明因使用藥物改善,或病患自己好的31。 至於台灣病患使用的狀況,依照疾管局3月26日與4月11日記者會公布,台灣由最初3名增加到9名病患使用,用藥後病患退燒快,有使用呼吸器的也脫離了,但病毒清除的速度尚無法確定18,32。 另外還有兩個預計公布時間是 2023 年的臨床試驗,由美國與法國發起,但時間太久,暫時不用關注。 Lopinavir/Ritonavir ( Kaletra ) 治療 HIV的複合藥物,目前在03月18日在NEJM 發表的臨床結果不理想,不過這篇論文收案的對象是重症病人,由於不是早期接受治療,在族群上已經選擇了預後比較不佳的病人族群來治療,因此可能導致無法顯示出藥物治療的效果33。此外,在早期以武漢為主的論文中就可發現,其實不少病患已有使用此藥物,但看來對於臨床症狀並沒有什麼明顯的影響1,22,24,可能對於COVID-19治療效果有限30。 目前台灣疾病管制局建議 2# bid 使用,可合併interferon-β1b 0.25mg SC QOD 給予,直到病患兩次轉陰,療程至多 14 天2。 Hydroxychloroquine ( Plaquenil ) 最近在法國的小型臨床研究中,取得不錯的成果,可以提早降低病毒量34。但在中國的一個30個收案病人的小型研究,其治療的結果並不好35。所以後續還需要再觀察,但美國與台灣的治療建議皆已把此藥列入。2同團隊後續再收案了80個人,發現病毒清除量真的有明顯下降36,但由於沒有對照組可加以比較,再加上後續有許多爭議,故International Society of Antimicrobial Chemotherapy ( ISAC ) 特發聲明此文章不符合預期標準37,故此結果的臨床應用仍需多加小心與更多驗證。 目前台灣疾病管制局最新第五版的內容建議成人劑量 400mg BID 使用一天,接著200mg BID 使用接下來六天。兒童第一天劑量是 10mg/kg/dose,接著是 5mg/kg/dose2。 Favipiravir ( Avigan ) 是日本的藥物,03月18日收集了101位病患與Kaletra做比較,發現病毒清除速率與胸部 CT 的改善都比較快38。38在03月20日 MedRxiv 發表了收集236人來比較Favipiravir 與 Arbidol,發現接受 Favipiravir 比接受 Arbidol 的病人,發燒與咳嗽天數明顯減少,但肝指數異常、消化道症狀與尿酸增加比較常見39。不過中國的論文常常沒有 Placebo而無法達到雙盲檢測的效果,而只單純比較兩個藥物是否有效,故結果的解讀見仁見智。 其他像是俄國的流感藥物 Arbidol 還有interferon-α都還在臨床試驗中,尚未定案。 目前在 Clinical Trail可以找到的藥物實驗超過三百多個。大部分是 Open-label 佔46%、doule-blind 只有 13%、single-blind 10%。主要預後指標(primary outcome)大多數採用臨床症狀學上的改善,約佔66%;而用病毒採檢結果作為研究主要預後指標的則佔23%;以放射線改善作為研究主要預後指標的則佔8%。簡單統計使用的藥物如下: 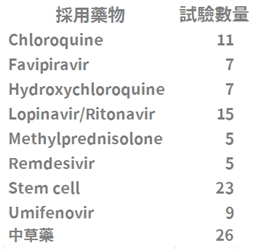
總結 這場在中國武漢爆發的COVID-19感染,已經蔓延全世界,癱瘓很多地方的醫療系統,造成大量的死傷。 初期以中國的資料來看,感染年齡層以30至70歲為主,不過搭配世界各國的人口分布來看,各年齡層都會感染,主要以工作人口與活躍社交行為為主。 重症與死亡率較高的族群主要是男性、老人、有共病。若當地因為嚴重疫情大量病患而造成醫療系統癱瘓的情形下,死亡率會特別升高,目前義大利、西班牙與伊朗皆是。 臨床症狀不具特異性,常見發燒、咳嗽、喉嚨痛癢、流鼻水、頭痛、鼻塞、肌肉痠痛等一般感冒症狀。另外亦報告有少數特殊症狀,譬如嗅覺或味覺受影響,以及少數無症狀感染者。 血液學檢查常見Lymphocyte下降,與AST、LDH、CRP、D-dimer異常。若Lymphocyte與PLT持續下降,LDH、CRP與D-dimer持續上升,或是 SOFA score 較高,都暗示著病患邁向重症或死亡。 影像學檢查初期以肺野周圍的毛玻璃樣陰影(GGO)為主,病程後期也有出現有consolidation與reticular pattern之變化。 目前尚沒有明確有效的治療藥物,而Remdesivir、Lopinavir/ritonavir、Hydroxychloroquine與Favipiravir等,皆是可能有效的藥物,但仍等待大規模的試驗結果。 |