 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第一卷第六期 點閱次數:10655 PDF下載次數:107 急診成人感染病人之鑑別思路
引言發燒是急診常見且重要的主訴,而可能原因從常見的感染性疾病、腫瘤、自體免疫、內分泌疾病、藥物反應、以及毒藥物濫用都可以引起發燒,而其中許多的針對特定病因的檢查結果都非在急診的第一時間可以得到參考的,也因此對急診醫師形成臨床病人處置上的挑戰。 定義上,發燒(fever)指的是位於下視丘的體溫調節中樞,在微生物感染而誘發或釋放的熱原(pyrogen)刺激下而重設調高體溫基準點(temperature set point),所造成的體溫上升大於口溫37.8℃或肛溫38.2℃。不同於熱原刺激所引起的發燒病人,高體溫(hyperthermia)病人下視丘的體溫調節中樞並未重設體溫基準點,而是單純產熱與散熱的物理機制不平衡所造成的體溫上升,而臨床上最熟悉的情況就是中暑(heat stroke)及甲狀腺風暴(thyroid storm)。發燒及高體溫兩者因為病生理機轉不同,因而有不同的治療原則,但臨床上的表現卻可以非常相似,且都可能以極高的疾病嚴重度出現在急診,因此急診醫師必須嘗試加以鑑別並給予立即適當的處置。 而針對感染病人,除了診斷當時的嚴重度如是否併發器官衰竭甚至出現血行動力學上的不穩定外,病人的年齡與共病症的多寡,更與病人的臨床預後有緊密的相關性。因此在發燒感染病人的診斷上,對於沒有特殊共病症的社區型年輕人,與老年或是合併有多重共病的病人,在診斷上的鑑別重點與邏輯思路上必須有所區別。最後,雖然發燒是感染病人最主要的臨床症狀症狀與徵候,但是嚴重感染以及免疫功能低下的病人,卻可能沒有發燒甚至以低體溫作為表現症狀,是臨床醫師所必須牢記並細心鑑別。 成人發燒鑑別思路 由於急診診療時間上的侷限,急診醫師必須建立一套完整有助於臨床上鑑別診斷的思路流程(圖1),以提供發燒病人迅速的處置及鑑別重要的發燒原因。就鑑別處置流程上,可以思考幾個重要的關鍵決策可以提供我們急診醫師參考: 一、生命徵象不穩定或嚴重敗血症跡象病人之立即治療。 二、考慮非感染但致命性疾病所造成的高體溫,以提供必要藥物及降溫治療。 三、尋找全身性及定位性(localizing )感染症狀及徵候,以鑑別細菌或病毒性感染。 四、如果初步判斷為病毒性感染,則需進一步排除病毒感染相關併發症的可能。 五、如果判斷為細菌性感染,則依病人所出現的定位性症狀或徵候判斷感染部位,並依治療準則建議及抗藥性感染風險高低,給予經驗性抗微生物藥物治療。 六、疑似細菌感染病人若出現多部位感染,或是在沒有明顯休克的情況下出現多重器官功能異常時,需額外考慮深層部位或血管內感染,或是非典型感染的可能性。 七、疑似細菌性感染病人但沒有可定位的局部症狀或徵候以診斷感染部位時,則需進一步考慮深層部位或血管內感染,或是非典型感染的可能性。 圖1: 急診成人發燒鑑別思路 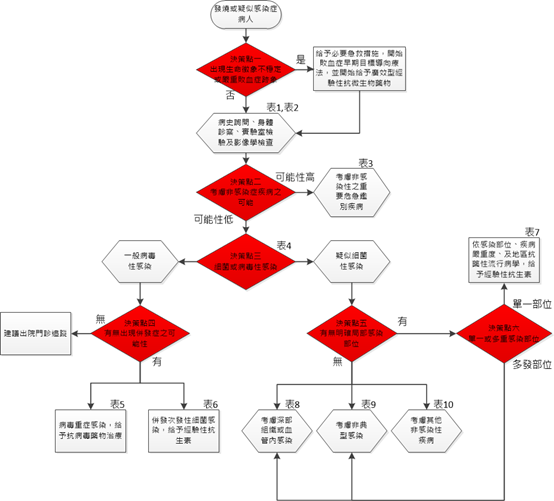 生命徵象不穩定或嚴重敗血症跡象病人之立即治療 任何懷疑感染的發燒病人,若臨床上出現生命徵象不穩定或嚴重敗血症的跡象,如意識變化、嚴重低血氧、尿量減少、凝血功能異常時,必須在第一時間給予必要的急救措施及經驗性抗微生物藥物,採取適當的臨床檢體進行微生物學檢驗,並考慮給予早期目標導向療法,以爭取病人最佳的治療預後。 若病人生命徵象穩定或達到初步穩定之後,就必須進行病史詢問及身體診察,然後依照病史詢問及身體診察中所獲得的臨床資訊,來決定是否需要安排進一步的實驗室檢驗或影像學檢查。在健康成人的發燒,大多數都是由病毒所引起且多是自限性(self-limited)的病程,由於針對可能的病毒性感染進行特異性(specific)診斷大多是困難,急診醫師必須妥善應用既有的醫療資源,針對高危險族群、嚴重症狀、或異常病程的病人安排適當的檢查,以節省寶貴的醫療資源。特別對於發燒病人,詳盡的病史詢問(表1)及仔細的身體診察(表2),配合瞭解病人的疾病病程(clinical course),並找出有無定位性感染症狀或徵候(localizing symptoms and signs),是決定是否需要以及考慮安排那些必要的實驗室檢驗或影像學檢查的基礎,也是正確鑑別診斷的關鍵。
考慮非感染性重要致命疾病 感染性疾病是急診發燒病人最常見的病因,也往往是急診醫師在治療發燒危急重症病人時的首要考量。反過來說,雖然大部分非感染性疾病所造成的發燒並非急診第一時間的診治重點,例如自體免疫性疾病或腫瘤熱,然而急診醫師必須將一些少見卻同樣以發燒為表現的非感染致命性疾病,列入第一時間處理的鑑別診斷,因為這些疾病如果沒有及時給予必要的處置,則會嚴重影響到病人的預後甚至死亡,而這些包括表3中所列之非感染性之發燒或高體溫疾病的診斷,往往需要細心的病史詢問及臨床的高度警覺。
鑑別細菌性或病毒性感染 雖然大多數的社區成人發燒是因為病毒所造成的自限性感染,相對於細菌性感染,除了少數如流行性感冒重症、病毒性肝炎、及皰疹或水痘病毒感染之外,往往不需要特殊的抗病毒藥物治療。然而臨床上要區分病毒感染與細菌感染卻不是件容易的事,即使對有經驗的感染科醫師都構成臨床診治上的挑戰。因此對急診醫師而言,要診斷病人為病毒性感染之前,必須考慮下列三點條件,確認病人符合這些條件以避免錯失早期發現及診斷潛在細菌感染的機會(表4)。反之,若病人臨床上有任一不符合下列條件者,例如病人只是單純的發燒寒顫但是沒有出現任何的上呼吸道或腸胃炎症狀,或是病人雖然出現全身性的流感症狀但反覆發燒超過五天以上,此時病人就必須考慮是細菌性感染可能性,而建議安排進一步檢查。
病毒性感染病人須排除病毒感染併發症的可能 如果臨床上判斷病人的發燒屬於病毒性感染,即使病人本身屬於沒有任何過往病史的健康成年人,急診醫師仍然需要進一步考慮病人是否可能出現病毒感染相關的併發症,特別是當病人臨床病程超過一般自限性病毒感染所預期的病程時,如持續發燒或再發性發燒(recurrent fever or saddleback fever),或是病人出現新的症狀如呼吸困難或濃稠痰液時,此時應考慮可能為病毒重症感染(表5)或併發次發性細菌感染(表6),並針對可能之併發症加以治療。最後,在急診醫師依照臨床表現判斷病人為無併發症之病毒性感染的情況下,可以考慮讓病人出院於門診追蹤,但必須細心告知病人出院後如何自我觀察是否出現後續併發症的徵象。
依病人之局部症狀及徵候定位細菌感染部位 對於疑似細菌性感染的病人,首先是藉由病史詢問、身體診察、尿液檢驗、或初步的影像學檢查如胸部X光,尋找病人有無出現任何定位性症狀或徵候(localizing symptoms and signs)以判斷可能的感染部位。臨床上常見的細菌感染部位如表7。
如果病人經由醫師細心的病史詢問與身體診察後,可以發現局部感染部位如肺炎、泌尿道感染、或是蜂窩性組織炎等,則在這類有明確感染部位病人的治療上,就可以依循個別感染的臨床治療指引給予病人經驗性的治療,配合病人出現抗藥性細菌感染風險高低的評估,同時更要排除感染源控制(source control)所需的手術清創或是引流的必要性。 多重感染部位或多重器官衰竭發燒病人 在少數情況下,病人會出現同時被診斷有多個感染部位的情形,例如同時出現泌尿道感染、肺膿瘍、肝膿瘍、甚至腦膜炎的情形。由於血管內感染及少數細菌性感染(如克列白氏菌、金黃色葡萄球菌)容易因為血行性傳播(hematogenous spread)而同時造成多個器官部位的感染,因此第一線醫師在面對一個出現多重感染部位的病人時,必須考慮血管內感染,或特定細菌感染如克列白氏菌或金黃色葡萄球菌的可能性。 其次,雖然敗血症病人特別是出現休克的病人常常併發多重器官衰竭,不過一些非典型感染因為本身的病生理機轉導致體內數個器官同時受到影響,因而在臨床上會出現多重器官功能異常的表現。因而對於一個出現多重器官功能異甚至衰竭的病人,特別是當一個病人在沒有敗血性休克卻出現多重器官功能異常時,必須額外考慮病人有無非典型感染的可能性如鉤端螺旋體、Q熱、或立克次體感染。 未明感染部位發燒病人 若病人在經由病史詢問、身體診察、以及初步的實驗室檢驗及影像學檢查之後,並無法發現明確的感染部位時,如果就一個健康沒有過去特殊病史的成年人而言,當然還是有可能是非特異性的病毒感染。然而在下這樣的結論之前,另外有三類情況必須列入鑑別的思考而嘗試加以排除,以免誤失早期治療的機會。這三類情況,第一為深部組織或血管內感染(deep seated or endovascular infection)(表8),其次為非典型感染(atypical infection)(表9),急診醫師必要時必須先開始經驗性抗生素治療,之後安排進一步的實驗室檢驗或影像學檢查,並視後續的檢查結果安排進一步的治療,最後才考慮非感染性原因如藥物、自體免疫、或腫瘤性疾病所引起發燒的可能性(表10)。
急診發燒病人處置原則 發燒病人第一時間除了意識、呼吸道、及生命徵象穩定性的評估及處置外,任何體溫高於41℃的病人需接受立即、積極的降溫治療,因為超過41℃的體溫本身就會傷害細胞組織特別是神經細胞。反之,在這個溫度下的體溫,雖然給予退燒藥物如acetaminophen並沒有證據顯示可以增加病人的治療預後,但是病人在給予退燒藥物降溫之後一般會覺得覺得有症狀上的改善。同時退燒在病人評估上的一個好處是,因為體溫上升的同時也會造成生理上的心搏過速,但是卻容易掩蓋一個初期病毒性心肌炎的病人早期心臟衰竭所會出現的心搏過速,因此給予病人退燒治療後如果還是持續心搏過速,此時急診醫師必須有所警覺,積極尋找其他早期心臟衰竭的症狀或徵候並安排必要的檢查,以爭取早期毒性心肌炎的機會。 病毒性感染病程多為自限性病程,一般多以支持性症狀治療為主,但是對於流感重症高風險病人或是已出現流感併發症、腸病毒重症、病毒性腦炎、涉及三叉神經第一分支的帶狀泡疹、孕婦水痘感染的病人,則需考慮早期給予抗病毒藥物或特定治療(如免疫球蛋白注射),以改善病人治療預後。 對於已經有明確局部感染部位的發燒病人,除了遵循該感染部位治療指引(如社區型肺炎治療指引、腹腔內感染治療指引...等),並參考所在地區或是醫院的抗藥性細菌盛行率及病人感染抗藥性細菌感染危險因子有無,以調整經驗性抗生素外,急診醫師更需牢記感染源控制的重要性,尋找任何需要手術清創或膿瘍引流的必要性。 最後,對於高度懷疑細菌性感染病人,但是卻沒有明確的局部感染部位診斷時,這種病人的治療及動向對急診醫師而言確實相當具有挑戰性。如同在思路流程中所述,鑑別的方向決定了急診醫師經驗性治療的決策,我們之後在這一系列的感染專題文章中,將會各有不同的文章進一步討論以未明感染部位發燒表現的重要深層或血管內感染症,以及如何懷疑與診斷如鉤端螺旋體、立克次體及Q熱等非典型感染,以決定必要的經驗性治療及動向決策。 發燒病人動向決策 沒有出現併發症的病毒性感染病人,可以給予症狀治療藥物後出院並安排門診追蹤,另外病人如果因為噁心嘔吐飲食減少而出現脫水現象時,也可以給予止吐藥物及靜脈輸液補充脫水,以協助病人順利的從急診出院。對於有明顯感染部位診斷的細菌性感染病人,可以參考治療指引中的建議條件,決定病人是否適合出院在門診口服抗生素治療,特別是相對年輕且沒有特殊共病的急診病人。 而對於無法在第一時間可以有明確感染部位診斷的急診病人,則動向考量的關鍵點在於病人急診當時的疾病嚴重度(acute severity)及共病症的有無多寡。對於出現急性器官損傷甚至血行動力學不穩定的嚴重敗血症病人,或是多重共病如末期腎病變、肝硬化、腫瘤、或免疫功能低下病人,建議安排病人住院或於急診短期留觀治療。最後,即使是一個沒有特殊共病且沒有嚴重敗血症的未明感染部位發燒病人,急診醫師在決定病人可以出院於門診治療之前,應該在急診完成必要的微生物學培養,並盡可能排除深層部位感染特別是細菌性心內膜炎,以兼顧減少急診壅塞及爭取早期治療的最大可能性。 參考文獻 1. The Merck Manual of Patient Symptoms: A Concise, Practical Guide to Etiology, Evaluation, and Treatment. Robert S. Porter, Justin L. Kaplan, Barbara P. Homeier. Merck & Co., Inc. 2008. 2. Rosen's Emergency Medicine - Concepts and Clinical Practice: Expert Consult Premium Edition - Enhanced Online Features and Print, 8e. John Marx, Robert Hockberger, Ron Walls. 3. O' Grady N, Barie PS, Bartlett JG, et al. Guidelines for the evaluation of new fever in critically ill adult patients: 2008 update from the American College of Critical Care Medicine and the Infectious Diseases Society of America. Crit Care Med 2008;36(4):1330-1353. |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||